子宮の疾患は
月経困難症を引き起こします
月経困難症とは、月経期間中に、月経に伴って起きる病的症状のことです。例えば、下腹部痛や吐き気、頭痛、下痢などが挙げられます。
月経困難症は、原因になる疾患がない「機能性月経困難症」と、原因になる疾患のある「器質性月経困難症」があります。器質性月経困難症の原因は、子宮筋腫・子宮腺筋症・子宮内膜症などの疾患で、これらが複数併発するケースもあります。
治療法ですが、初めは鎮痛剤による対症療法から行います。重症な場合または子宮内膜症がある場合は、低用量エストロゲン・プロゲステロン配合剤(LEP剤)やLNG-IUS (レボノルゲストレル子宮内システム)などを用います。
機能性月経困難症の場合でも、初期の子宮内膜症があったり、将来的に子宮内膜症を発症する可能性があったりするため、積極的に治療を行う必要があります。
子宮筋腫
 子宮は、平滑筋(へいかつきん)という筋肉と、内腔を覆う子宮内膜(粘膜)、外側を覆う漿膜(しょうまく)からできています。子宮筋腫は、子宮の平滑筋細胞からなる良性腫瘍です。30~50歳代女性の30~50%が、子宮筋腫を少なくとも1個は持っていると言われています。非常に小さいものまで含めると77%の女性が持っているとされ、その84%が2個以上の筋腫が多発しているケースです。 子宮筋腫は、エストロゲン、プロゲステロンといった女性ホルモンの影響で発育する良性腫瘍であり、初経(初潮)を迎えた以降の10代~から20代の女性でも子宮筋腫を持っているケースはあります。また、女性ホルモンのの分泌が停止される閉経後になると、筋腫の縮小が徐々に進行していきます。ただし、自然消失することはありません。子宮筋腫の発生については、家族内に子宮筋腫を持っている方がいらっしゃる場合には発生する確率が高くなることが知られており、遺伝的な要因が関与しているといわれていますが、その他さまざまな原因が提唱されており、未だ不明な点も多いです。 子宮筋腫はその発生部位により、外側から「漿膜下筋腫」、「筋層内筋腫」、「粘膜下筋腫」に分類されます。筋腫の大きさ・形状はごく小さなものから、子宮付近にある他臓器へ影響を及ぼすほど大きなものまで多種多様にあります。急に大きくなる筋腫もあるため、発育のスピードを予測することは難しいです。また、良性腫瘍である子宮筋腫と、悪性腫瘍である子宮肉腫と見分けることが困難な場合もあります。
子宮は、平滑筋(へいかつきん)という筋肉と、内腔を覆う子宮内膜(粘膜)、外側を覆う漿膜(しょうまく)からできています。子宮筋腫は、子宮の平滑筋細胞からなる良性腫瘍です。30~50歳代女性の30~50%が、子宮筋腫を少なくとも1個は持っていると言われています。非常に小さいものまで含めると77%の女性が持っているとされ、その84%が2個以上の筋腫が多発しているケースです。 子宮筋腫は、エストロゲン、プロゲステロンといった女性ホルモンの影響で発育する良性腫瘍であり、初経(初潮)を迎えた以降の10代~から20代の女性でも子宮筋腫を持っているケースはあります。また、女性ホルモンのの分泌が停止される閉経後になると、筋腫の縮小が徐々に進行していきます。ただし、自然消失することはありません。子宮筋腫の発生については、家族内に子宮筋腫を持っている方がいらっしゃる場合には発生する確率が高くなることが知られており、遺伝的な要因が関与しているといわれていますが、その他さまざまな原因が提唱されており、未だ不明な点も多いです。 子宮筋腫はその発生部位により、外側から「漿膜下筋腫」、「筋層内筋腫」、「粘膜下筋腫」に分類されます。筋腫の大きさ・形状はごく小さなものから、子宮付近にある他臓器へ影響を及ぼすほど大きなものまで多種多様にあります。急に大きくなる筋腫もあるため、発育のスピードを予測することは難しいです。また、良性腫瘍である子宮筋腫と、悪性腫瘍である子宮肉腫と見分けることが困難な場合もあります。
子宮筋腫の症状
実際に子宮筋腫があっても、自覚症状が現れない方は少なくありません。子宮筋腫の約半数は無症状であり、婦人科検診などで受診した際に偶然見つかることもあります。
症状は子宮筋腫の発生した位置、大きさによって様々ですが、一般的には症状が最も強く出るのは粘膜下筋腫(子宮の内腔)であり、その次に筋層内筋腫(子宮の筋肉の中)、漿膜下筋腫(子宮の一番外側の漿膜の下)と続きます。最も多くみられるのは「経血量が増える」や「レバー状の血液の塊が出る」という症状で、血液検査の結果、貧血で婦人科を受診したところ、子宮筋腫が見つかるというケースもあります。
次に多い症状が下腹部痛・腰痛で、中には性交痛や不正出血、頻尿、排尿困難(尿が出にくい)、便秘、足のむくみや静脈瘤など多彩な症状が現れることもあります。大きな筋腫の場合は、腹部にある腫瘤を触って確認できるようになります。非常に稀ですが、子宮の出口付近にある子宮筋腫が腟へ飛び出てしまうこと(筋腫分娩)や、筋腫内部で壊死が起きたり、茎をもった漿膜下筋腫が捻転を起こしたりします(捻転が起きると激痛が生じます)。筋腫がかなり大きいと、尿管の圧迫による水腎症や深部静脈血栓症のリスクが高まります。
なお、子宮筋腫は、不妊や不育症の原因にもなります。また、妊娠すると、流産、早産、赤ちゃんの頭が下に降りてこない、前置胎盤(赤ちゃんの通り道である子宮の出口を胎盤が覆ってしまう)、常位胎盤早期剝離(赤ちゃんを出産する前に胎盤がはがれてしまう)、陣痛の異常(陣痛が弱い、強すぎる)、胎児発育不全(赤ちゃんが順調に大きくならない)、産褥期子宮復古不全(出産後に子宮の戻りが悪い)などの原因にもなり得る疾患ですので、適切な治療をすることが重要です。
子宮筋腫の診断
問診
まずは月経量が多いがどうか、月経痛の有無、下腹部の症状や子宮筋腫による圧迫を疑う症状があるか丁寧に問診いたします。
内診
内診台(婦人科の診察台)で行う触診です。大きく腫れたり変形した子宮を触って検査します。性交渉のご経験のない方は痛みの少ない検査(お腹からの検査)で診断することも可能です。
超音波検査
多くの子宮筋腫は超音波検査で診断が可能です。大きさや位置を細かく診ていきます。
MRI検査
超音波検査で診断が困難な場合や、今後手術を含めた治療が必要になる可能性がある場合に実施します。また、子宮腺筋症と見分けるためには、MRI検査が重要です。子宮筋腫と子宮腺筋症、子宮内膜症は同時に見られることが少なくないため、どちらも認める疑いがある場合にも実施します。また、漿膜下子宮筋腫の場合は、卵巣腫瘍や他の腫瘍と見分けるのが比較的難しいため、MRI検査で区別することもあります。
子宮肉腫との区別
子宮肉腫は子宮の平滑筋の悪性腫瘍の一つです。「大きくなるスピードが速く、腫瘍の内部に出血や壊死があり、採血上腫瘍マーカー(LDH)が高いような場合」には子宮筋腫ではなく子宮肉腫を疑うのですが、実際の診療では区別が難しいこともあります。その際にもMRIが有効です。
子宮鏡検査
粘膜下子宮筋腫の場合は子宮鏡検査が有効です。子宮内膜ポリープとの区別にも役立ちます。
症状のない子宮筋腫の場合は、経過観察でも問題ございません。診断後は定期的に大きさや数をチェックしていきます。
治療が必要な場合は、以下の通りです。
- 日常生活に支障をきたしている症状(過多月経、過長月経や月経痛、腹痛、腰痛など)がある
- 高度の貧血をきたしている
- 腫瘍が急速に大きくなった時
- 不妊や流産を繰り返しており、子宮筋腫が原因である場合
- 子宮肉腫や卵巣腫瘍などの疑いがあって鑑別が難しい場合
子宮筋腫の治療
腹痛や貧血でお悩みの場合は、鎮痛剤や鉄剤、ホルモン剤などを用いた薬物療法を行います。
ホルモン剤は、低用量ピル(低用量エストロゲンプロゲスチン配合剤、LEP)や、黄体ホルモン製剤として、内服で投与するジェノゲスト(ディナゲスト)や、子宮内に挿入し内膜のみに作用する子宮内装着具であるミレーナ(LNG-IUS)などがあります。
低用量ピルを使用すると、子宮筋腫の大きさは変わらないこともあれば小さくなることもあります。ミレーナは、子宮筋腫の大きさを小さくすることが期待できますが、子宮筋腫の大きさや位置によっては子宮の中から出てきてしまうことがあります。いずれのホルモン治療も、子宮からの出血量が減少し、結果として貧血の改善が望めます。また、保険適応内で治療が可能です。
閉経が近い年齢の方は、手術日までの間、月経を止め、子宮筋腫を小さくさせることも選択できます。
手術療法は「子宮を温存する方法」と「温存しない方法」があります。子宮の温存をご希望の方には、子宮筋腫核出術・子宮動脈塞栓術(UAE)・子宮鏡下子宮内膜焼灼術・マイクロ波子宮内膜アブレーション(MEA)、MRIガイド下集束超音波療法(MRgFUS)などを検討します。筋腫核出術とは、子宮筋腫のみを取り出す手術ですが、術後の妊娠においては、帝王切開による出産となることが多く、術後約半年間は避妊をしないといけないことや、妊娠中に子宮破裂(子宮が裂ける)のリスクもあるため、慎重に検討する必要があります。
根治的手術としては子宮摘出術を検討します。
妊娠の希望の有無やご年齢により提案する治療法が異なります。たくさんの治療法の中から現在の病状と将来の希望に沿う治療法を一緒に検討させていただきたいと思っております。患者様の人生設計をも視野に入れた治療方法の選択が必要と考えております。ご不明点やご不安がございましたら、お気軽にご相談ください。
子宮内膜症
子宮内膜症とは、「子宮」という言葉が入っていますが、子宮の病気ではありません。本来は、子宮の内腔を覆う子宮内膜(粘膜)が、「子宮以外の」骨盤腹膜や卵巣などに生じる炎症性の疾患です。月経の度に出血、炎症、癒着を繰り返し起こします。
20-40代の性成熟期の女性の約10%、骨盤付近の痛みを訴える女性の70%に認められるとされます。
よくみられる発症部位は、骨盤内の腹膜や卵巣、ダグラス窩(子宮の後方にある直腸と子宮の間の空間)です。卵巣に子宮内膜症が発生すると、月経の度に卵巣内で出血を繰り返し、時間と共に茶色く変色した液体(血液)が溜まるため、別名「チョコレート嚢胞(のうほう)」とも呼ばれます。
また、稀に膀胱や尿管、腸管、へそ、手術の傷、胸膜などにも生じます(希少部位子宮内膜症と呼ばれます)。
月経困難症を
併発することもあります
子宮内膜症患者の90%が、腹痛や腰痛、排便痛、性交痛などの月経困難症状を生じていると言われています。月経困難症がある場合、25%程度に子宮内膜症があります。また、現在明らかに子宮内膜症を認めない場合でも、将来に子宮内膜症を発症する確率が2倍以上だというデータもあります。そして、子宮内膜症の30~40%が、不妊症を併発しており、不妊症患者の50%に子宮内膜症が認められると言われています。
治療法につきましては、症状の程度や進み具合、卵巣チョコレート嚢胞(のうほう)の有無、妊娠を希望されているかどうかなどを考慮して選択します。
子宮内膜症の検査診断
問診
月経痛、慢性的な骨盤部の痛み、性交渉時の痛み、排便時の痛みがあれば疑います。不妊症の場合、内膜症の有無については慎重にみていきます。その他、排尿時の痛み、血尿や下血(尿や便に血が混じる)などを認める場合にも子宮内膜症を疑います。問診のみで診断をすることは難しいですが、早期に発見することや、治療法の選択においては重要です。
内診
内診台(婦人科の診察台)で行う触診です。触診で卵巣の腫れがあるか、痛みがあるか、子宮の可動性があるかなどについて診ていきます。性交渉のご経験のない方は痛みの少ない検査(お腹からの検査)で診断することも可能です。
超音波検査、MRI検査
卵巣の子宮内膜症(卵巣チョコレート嚢胞)が疑われる場合には、超音波検査は有効です。しかし、卵巣が腫れていない場合や腹膜に子宮内膜症の発生が疑われるような場合には、MRIによる診断が有用です。また、近年、卵巣チョコレート嚢胞の悪性化(がん化)が注目されており、悪性化を疑う場合にもMRIを実施します。
血液検査
腫瘍マーカーの上昇の有無をみます。腫瘍マーカーは悪性腫瘍(がん)ではない場合でも上昇することがあります。子宮内膜症では「CA125」という腫瘍マーカーが上昇することが知られています。
腹腔鏡検査
手術室で、お腹の中に内視鏡を挿入します。骨盤内、腹腔内を実際に目で確認することで、癒着や感染や病変部分を発見することができます。しかし、お腹の中にカメラを挿入するといった、身体的に負担のかかる検査のため、検査目的のみの腹腔鏡は第一選択の検査ではなくなってきています。
子宮内膜症の治療
子宮内膜症は慢性疾患なので、治療を根気よく継続する必要があります。治療方法を決定するためには、①痛みの有無や強さ、②不妊かどうか、③将来的な妊娠の希望の有無、④卵巣チョコレート嚢胞の有無と大きさ、⑤深部子宮内膜症の有無、⑥年齢、⑦これまでどのような治療をしてきたか、など多くのことを考慮する必要があります。(深部子宮内膜症とは、子宮内膜症の病変が表面より深い部分まで進行した場合や、ダグラス窩に発生した場合のことを指します。)
主な治療は薬物療法で、痛みを取り除く対症療法(NSAIDs)と、内膜症そのものに働きかけたり、排卵を抑制することで子宮内膜症の改善を図る内分泌療法があります。内分泌療法は、内膜症の病変部位を消したり、進行を止めたり、手術後の再発を予防したりするのを目的に行います。低用量エストロゲン・プロゲスチン配合剤(LEP)または合成黄体ホルモン剤(ジェノゲスト、ディナゲスト)、GnRHアゴニスト、GnRHアンタゴニスト、ミレーナ(LNG-IUS)などが該当します。いずれのホルモン治療も、保険適応内で治療が可能です。
卵巣チョコレート嚢胞や深部子宮内膜症などの場合は、手術療法が必要な場合もあります。卵巣チョコレート嚢胞のみを摘出する手術では、卵巣の機能の温存が期待されます。しかし、再発率が高いため、手術後に低用量エストロゲン・プロゲステロン配合剤または合成黄体ホルモン剤(ジェノゲスト、ディナゲスト)を服用していただくことがあります。子宮内膜症が不妊の原因になっている場合には、薬物療法より優先して手術療法を選択することもあります。しかし、手術療法によって、術後の卵巣の機能が非常に低下することもあるため、手術を行うかについては慎重に決定します。
卵巣チョコレート嚢胞からは0.7%の確率で、卵巣がんが発生することもあります。40歳代以降で、かつ妊娠を希望されていない方には、卵巣卵管切除術(付属器切除術)を選択することもあります。
妊娠の希望の有無やご年齢により提案する治療法が異なります。たくさんの治療法の中から患者様に寄り添う現在の病状と将来の希望に沿う治療法を一緒に検討させていただきたいと思っております。患者様の人生設計をも視野に入れた治療方法の選択が必要と考えております。ご不明点やご不安がございましたら、お気軽にご相談ください。
子宮腺筋症
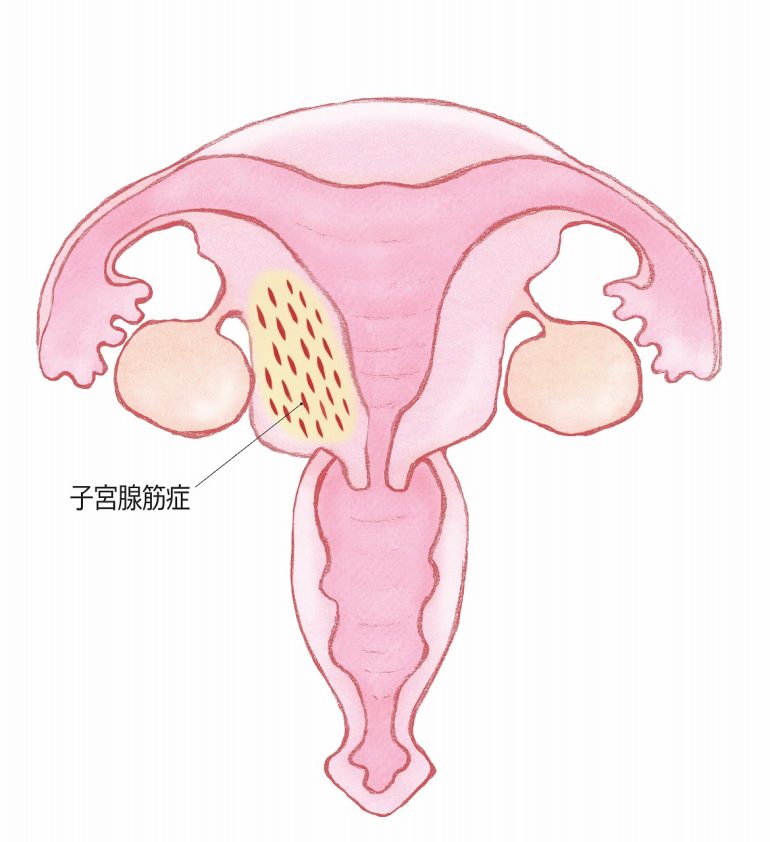 子宮内膜に類似する組織が、子宮の壁である子宮筋層内で増えていくことで、子宮全体または筋層の一部が厚くなって子宮が腫れ、子宮の筋肉が硬くなるあがる疾患です。腺筋症が子宮筋層全体に広がる「びまん型」と、一部に限局する「限局型(腫瘤形成型)」があります。また、子宮筋腫や子宮内膜症を合併する場合もあり、子宮腺筋症の20%に子宮内膜症を合併し、65%に子宮筋腫を合併します。ます。エストロゲンという女性ホルモンによって大きくなり、特に30代後半~40代の女性に多くみられます。
子宮内膜に類似する組織が、子宮の壁である子宮筋層内で増えていくことで、子宮全体または筋層の一部が厚くなって子宮が腫れ、子宮の筋肉が硬くなるあがる疾患です。腺筋症が子宮筋層全体に広がる「びまん型」と、一部に限局する「限局型(腫瘤形成型)」があります。また、子宮筋腫や子宮内膜症を合併する場合もあり、子宮腺筋症の20%に子宮内膜症を合併し、65%に子宮筋腫を合併します。ます。エストロゲンという女性ホルモンによって大きくなり、特に30代後半~40代の女性に多くみられます。
子宮腺筋症の症状・検査
主な症状は月経痛、過多月経、貧血症状、骨盤部の痛み、不妊などです。痛みが激しく、月経が終了しても数日続く場合もあります。妊娠後は流産や早産、胎児発育不全(赤ちゃんが順調に大きくならない)などの原因にもなります。子宮筋腫かどうかを見極める必要があり、症状や内診から診断を推定し、画像診断(超音波検査・MRI検査)を行ってから診断を確定します。
子宮腺筋症の治療
症状が軽度の場合や病変が小さいは、定期的に経過観察を行います。
月経困難や過多月経などの症状が強い場合や、子宮の大きく腫れている場合は、鎮痛剤(NSAIDs)の処方や、低用量エストロゲン・プロゲステロン配合剤(LEP剤)やLNG-IUS (レボノルゲストレル子宮内システム)、黄体ホルモン剤(ディナゲスト(ジェノゲスト)やミレーナ)、GnRHアゴニスト、GnRHアンタゴニストなどの使用をを検討します。また、貧血を治療する場合は鉄剤を処方します。いずれのホルモン治療も、子宮からの出血量が減少し、結果として貧血の改善が望めます。また、保険適応内で治療が可能です。子宮を残す方法として、子宮動脈塞栓術(UAE)という方法もあります。
閉経が近い方には、対症療法のみを行うか、GnRHアゴニスト、アンタゴニストの投与のどちらかを選択します。
症状が強く、対症療法による治療が難しい場合には、手術により子宮を摘出する根治的治療を検討します。
限局性腺筋症で、かつ妊娠を希望しており子宮を残したい方は、子宮腺筋症が原因として疑わしい不妊症、不育症の方などは、腺筋症病変を取り除く「核出術」を検討する場合もあります。ただしこの手術後に妊娠した場合、帝王切開による出産となることが多く、術後約半年間は避妊をしないといけないことや、妊娠中に子宮破裂(子宮が裂ける)のリスクもあるため、慎重に検討する必要があります。
過多月経がある場合は、マイクロ波子宮内膜アブレーション(MEA)も有効です。
妊娠の希望の有無やご年齢により提案する治療法が異なります。たくさんの治療法の中から患者様に寄り添う現在の病状と将来の希望に沿う治療法を一緒に検討させていただきたいと思っております。患者様の人生設計をも視野に入れた治療方法の選択が必要と考えております。ご不明点やご不安がございましたら、お気軽にご相談ください。
骨盤臓器脱
(子宮下垂、子宮脱、膀胱瘤、直腸瘤など)
骨盤臓器脱とは、骨盤内にある子宮や尿道、膀胱、直腸などが下の方へ下がってしまう、外へ出てきてしまうことと、腟の壁の緊張が緩んでしまうことの総称です。また、普段の生活では気にならないが、息んだ時(腹圧がかかったとき)にだけ出てくる感じを自覚する場合もあります。
子宮が膣内で下降している状態を「子宮下垂」といい、子宮の一部または全部が膣から脱出している状態を「子宮脱」といいます。
子宮の下端は膣内に突出していて、子宮の前方には膀胱が、後方には直腸があります。そのため、子宮が下降すると、膣や膀胱・直腸などの臓器も一緒に下降してしまいます。
子宮脱は骨盤内臓脱(性器脱)の一つで、膀胱が脱出したものを膀胱瘤、直腸が脱出したものを直腸瘤、子宮を切除した場合に膣壁が脱出したものを膣断端脱と呼び、これらは合併して起きるケースも少なくありません。
骨盤臓器脱の症状
- 下腹部が引っ張られる感覚、圧迫される感じ
- 痛み、不快感
- 股の間に物が挟まったような感覚
- おりものの増加、出血
- 膿のようなものが出る
- ピンポン玉のような物が触れられる
- それを指でトイレの度に押し上げている
- 排尿障害(咳やくしゃみ、笑った時に尿が漏れる、尿が近い、尿が出きった感じがしない、尿がうまく出せない)
- 排便障害(便をするときに強く息まないといけない、便が出きった感じがしない、おならや便が我慢できない)
主な症状は上記の通りですが、軽度の子宮下垂は自覚症状に乏しく、検査で初めて気付く方が多いです。進行すると、お腹に力がかかったとき(歩行や重い物を持ち上げた時、入浴中など)に、何かが出てくるような感覚を抱き始めます。さらに症状が進むと、ピンポン球のような丸くて固いもの(子宮腟部)が外陰部に触れるようになります(この段階で自覚される方が多いです)。さらに進行すると、腟壁とともに周囲の臓器も下降しはじめます。
なお、子宮は下降していないのに膀胱や直腸だけが腟壁と一緒に下降してくるケースもあります。膀胱が脱出したものを膀胱瘤、直腸が脱出したものを直腸瘤と呼びます。
骨盤臓器脱の原因
出産や手術、加齢、肥満などの影響で、骨盤底が臓器を支えきれなくなることで発症します。骨盤底とは、筋肉や器官、組織をつなぐ結合組織などで構成されていて、腹部や骨盤内にある内臓を支える役割を担っています。
子宮脱は女性の約10%が経験する疾患で、その内の95%は出産経験者です。これは、胎児が骨盤内を通過する際に骨盤底筋群(筋肉や靭帯)に負担がかかることで発症するためだと言われています。とはいえ、出産直後に子宮脱になるケースは少なく、筋力が弱まる閉経期から発症しやすい傾向にあります。
骨盤臓器脱の治療
運動療法
軽度~中等度であれば、骨盤底筋を鍛える運動療法(骨盤底筋トレーニング)を活用して下垂を治します。臓器脱があると、無意識のうちに姿勢が悪くなり、腰痛や肩こりなどが慢性的に起こることも多く、全身を動かすような、ヨガ、ピラティス、バランスボールによる体操などは効果的です。
薬物療法
漢方薬や女性ホルモンを補充する薬剤などを処方いたします。便秘により進行することもあるため、便秘を治す薬も処方します。
ペッサリー療法
患者様のご希望や、持病や年齢などの理由で手術が難しい場合は、ペッサリー療法を行います。ペッサリーとはリング状の器具で、穴の部分に子宮膣部が入るような仕組みで膣内に固定するものです。当院が使用するものはシリコン製の柔らかいタイプになっているため、挿入時の痛みはほとんどありません。ただし、リングが腟壁に当たることで、膣炎や出血、おりものの増加などのリスクを伴います。ペッサリーによる膣壁の炎症に対しては、局所的に作用するホルモン製剤を使用して治療することもあります。
挿入後の病状の変化によっては適したサイズが異なるため、定期的な交換と確認が必要です。
メッシュ手術(TVM手術)
膣壁と臓器の間にメッシュ(ポリプロピレン製)を入れてハンモック状の壁を作ることで、臓器の脱出を防ぐ手術法です。薬物療法や運動療法、ペッサリー療法よりも効果的ですが、持病によっては行うのが難しい場合もあります。その他の手術方法としては、子宮摘出術や緩んだ壁や筋肉を縫い縮める手術、靭帯を骨盤壁に縫い付ける手術等の方法もあります。
当院は泌尿器科クリニック(泌尿器と男性不妊のクリニック)と連携しております。尿の出が悪い、頻尿など尿に関するお悩みがあれば、ご紹介いたします。
その他
排尿時や排便時に出てきた部分を手で押し戻しながら排尿、排便することも有用です。

